Statistical Analysis
被験者群間の比較にはpaired t-testを用いた。
有意性については、Table 4,5,6内の*をp<0.05、**をp<0.001で示した。
データの標準性をみるためにKolmogorov-Smirnov(KS)解析を用いた。
すべてのパラメータと被験者のBMIとの間の相関解析を実施した(Pearson's correlation coefficient)。
BMIに影響されるパラメータは、S1:p3,hd、S2:ar,βDC,γDC,dcである。
BMIとの相関を抑制する可能性要素として、被験者の胸郭の幅によるパラメータの標準化があるが(Fig.2D,幅は横隔膜最
下部により決められた)、統計検定の結果では何も影響はみられなかった。
すべての抽出された値は下記数式により処理された。
proper data range=〈P25-w・(P75-P25),P75+w・(P75-P25)〉
Pkはk-thの百分位数を示し、wは初期値から1.5の不変なセットである。
この数値はデータの約99.3%をカバーし、それ以外のデータはエラーとして統計から除外した。異常群被験者中、呼吸運動が適正でないデータも統計から除外した(ID#s:19,24,27,29)。
Results
Dynamic parameters
Respiratory and postural curves
S1,S2両条件で、異常群により早い呼吸が観察された(p<0.05)。
健常群では、下肢に負荷をかけた状態でも呼吸周波に相違はみられなかった(S1:0.21 Hz,S2:0.22 Hz)が、異常群では有意に上昇した(p=0.01)。
arで示される横隔膜の呼吸運動による高さの差はS1,S2両条件で有意差がみられた(p<-0.001)。
健常群では、下肢に負荷をかけた状態でも呼吸周波に相違はみられなかったので、arにも変化はみられなかった(S1:1823mm2,S2:1928mm2)。
異常群では下肢に負荷を掛けた状態で運動の低下が観察された( S 1 :870mm2,S2:540mm2)。
2条件間において有意差が検出された(p=0.004)。異常群との比較で、コントロール群ではS1で3倍、S2で6.5倍の運動が観察された。
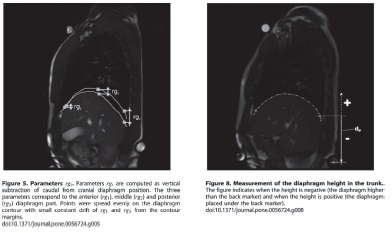
横隔膜の運動をmmで比較するためにrgiパラメータが用いられた(Fig. 5)。コントロール群に有意に大きな運動域が観察された(p<0.001)。加えて、計測により、横隔膜前部と比較し、後部により大きな運動がみられた。S1前後部比はコントロール群で2.2、異常群で4.2であった。
S2ではコントロール群で2.5、異常群2.3であり、異常群における前部の運動上昇及び後部の運動低下が観察された。
姿位による可動域(ap)ではコントロール群により大きな可動がみられ(C1:380mm2S1,660mm2S2,C2:260mm2S1,
570mm2S2)、S1条件下で有意差が検出された(p=0.04)。
両被験者群で下肢負荷状態でpos-curveの上昇がみられたが、統計学的有意差は検出されなかった(p=0.27)。
rpr(res-curve,pos-curveのamplitude ratio)は横隔膜運動のどのタイプが有意性を持つかを表す。このパラメータが1より大
きければ、姿位の運動が呼吸運動より大きいことを示し、小さければその逆である。
異常群S2条件における可動域は呼吸、姿位ともに同様な分布であり(rpr0.95,それぞれ50%)、コントロール群では、S1,S2で同様な姿位運動と呼吸運動の比率がみられた(姿位23%、呼吸77%)。
Diaphragm motion harmonicity and central moments
dif-curveパラメータで最も重要な要素はp3より反映される調和である。横隔膜の運動をコントロールできなくなると、dif-curveその典型的な形状から脱し、3つの大きなスペクトルラインも信号低下により維持できなくなる。
コントロール群では、2 条件においてほぼ同様な調和が観察された(S1:46.7%,S2:46%)。
異常群では、有意な比率低下が検出された(p<10-7,S1:29.7%,S2:25.5%)。異常群のp3の値減少率はより高いことを検出した(p=0.002)。
傾斜(γDC)はdif-curve周囲の平均値の中央化を示す。
このパラメータは、被験者の吸気時あるいは呼気時どちらに長く横隔膜が維持したかのかを表す。
調和がとれた呼吸では傾斜はゼロであり、吸気時に長く維持したらポジティブ傾斜、呼気時に維持したらネガティブ傾斜として示される。
S1条件ではコントロール群、異常群ともにネガティブ傾斜であった(C1:-0.11,C2:-0.65)。
しかし、コントロール群でばらつきが大きく、6人にポジティブ傾斜がみられた。
異常群では1人を除く全員にネガティブ傾斜がみられた(p<0.001)。
S2条件の平均傾斜は、C1:-0.13,C2:-0.57であったが、異常群でパラメータの大きなばらつきを検出した。
その原因は、姿位の横隔膜運動による影響である。C1,C2間で有意差がみられた(p=0.02)。
下肢負荷時では被験者群間に有意差はみられなかった(p=0.87)。
尖度(βCD)は横隔膜運動のstudy controlに使用できる。調和のとれた運動ではより低い尖度を示す。
S1条件ではコントロール群に異常群(2.23)との比較でより低い尖度がみられた(1.92)
(p=0.03)。S2条件では、コントロール群で1.67、異常群で2.89であり、群間比較において有意差が示された(p=3・10-6)。
つづく